Чем лечить ОРВИ у
ребенка 2 года? А в три? Лечат ли ОРВИ, есть ли средства, эффективно работающие
против вирусов? Работает ли на самом деле виферон (кипферон, генферон лайт)? И
что применять в домашних условиях, если врач назначил только нурофен и обильное
питье?
среда, 4 июля 2018 г.
четверг, 14 июня 2018 г.
понедельник, 11 июня 2018 г.
Лечение полипов носа без операции
Удалить полипы в носу без операции на много проще, чем кажется. И цена удаления полипов в носу, без операции даже в Москве, будет гораздо ниже, чем вы думаете
пятница, 8 июня 2018 г.
Что взять с собой в отпуск
Какие лекарства брать с собой в отпуск? Антибиотики? Виферон или генферон? Зеленку, бинты и вату? Можно ли что-то купить на месте или лучше все привезти из дома?
Ответы на эти и другие вопросы в этом видео.
понедельник, 4 июня 2018 г.
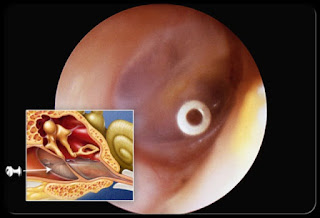
Наружный отит у ребенка: как определить и как лечить
Летние отиты,
точнее отит, возникший летом – это чаще всего не средний, а наружный отит. Отличий
среднего отита от наружного достаточно много – боль при среднем отите
начинается как правило, на фоне температуры и гнойного ринита и начинается
ночью, а вот при наружном отите боль возникает после купания не в очень чистых
водоемах и спустя 2-3 дня. Лечение его тоже очень простое – если при среднем
отите обязательно нужны антибиотики, то при наружном можно обойтись просто
каплями в ухо. И уже на следующий день после применения таких капель у ребенка
все будет хорошо.
понедельник, 28 мая 2018 г.
Ребенок заболел перед поездкой, а путевки уже куплены и
ничего отменить нельзя. Ребенок заболел в отпуске – а вы находитесь вне привычной
инфраструктуры и даже не можете более или менее внятно объяснить местному врачу
что с вами происходит из-за языкового барьера.
Можно ли предусмотреть такую ситуацию, можно ли с ней
справиться?
Да, можно. И сделать это не сложно, достаточно трех простых
шагов
Первое – соберите аптечку для отпуска вместе с вашим
педиатром
Второе – научитесь собирать и передавать информацию о
состоянии ребенка, если он заболеет
И наконец третье – оставайтесь всегда на связи с вашим
педиатром.
Это просто. Подробности здесь
суббота, 26 мая 2018 г.
лечение тубоотита в домашних условиях
Евстахиит – он же
тубоотит, он же по мкб-10 закупорка евстахиевой трубы – заболевание, которое
характеризуется заложенностью ушей, снижением слуха и болью в ушах. Лечение
тубоотита – это продувание ушей по Политцеру, а проще говоря «пароход» – метод,
который применяется в любой поликлинике. Но тубоотит можно лечить и в домашних
условиях, тем более что продувание ушей детям в поликлинике всегда
сопровождается болью и как следствие страхом ребенка перед процедурами. Для
домашнего продувания ушей нужен прибор otovent balloon, который, к сожалению, нельзя купить в
России. И так как в самое ближайшее время следует ожидать полного запрета на
приобретение медицинских приборов даже для собственных нужд, полезно узнать,
как сделать прибор для продувания ушей детям и взрослым в домашних условиях
тубоотит, он же по мкб-10 закупорка евстахиевой трубы – заболевание, которое
характеризуется заложенностью ушей, снижением слуха и болью в ушах. Лечение
тубоотита – это продувание ушей по Политцеру, а проще говоря «пароход» – метод,
который применяется в любой поликлинике. Но тубоотит можно лечить и в домашних
условиях, тем более что продувание ушей детям в поликлинике всегда
сопровождается болью и как следствие страхом ребенка перед процедурами. Для
домашнего продувания ушей нужен прибор otovent balloon, который, к сожалению, нельзя купить в
России. И так как в самое ближайшее время следует ожидать полного запрета на
приобретение медицинских приборов даже для собственных нужд, полезно узнать,
как сделать прибор для продувания ушей детям и взрослым в домашних условиях
среда, 23 мая 2018 г.
вторник, 3 апреля 2018 г.
Похождения супракса, или простой рассказ о фармакокинетике
Что такое
фармакокинетика и фармакодинамика, объяснить просто. Фармакокинетика – это
судьба таблетки в организме – где она растворяется, где всасывается в кровь, с
чем взаимодействует и как выводится. Ну а фармакодинамика – это судьба
организма (или микроорганизма) после того, как он с этой самой таблеткой
встретится.
Зачем все это
нужно читать, понятно – чтобы самим предсказать действие лекарств, которые вам
рекомендовал врач.
Вопрос в
другом – а где все это можно прочитать?
Читать
придется в специальных медицинских справочниках, но страшного в этом ничего
нет. Во-первых, их не нужно покупать – Регистр лекарственных средств России
(РЛС) и справочник Vidal
имеют онлайн-версию,
пользование которой, как вы понимаете, совершенно бесплатно. А третий справочник
– справочник Машковского - можно скачать в виде приложения для Android. Кстати, я настоятельно рекомендую всем
программку, которую можно посмотреть на сайте того же справочка Видаль которая называется «Взаимодействие лекарств». Если вам придется
принимать несколько препаратов одновременно, оно вам очень поможет и даже
убережет от некоторых опасностей.
Например,
любимый педиатрами противоаллергический препарат Кларитин оказывается дает токсический
эффект, если его принимать одновременно с некоторыми противоинфекционными или
противогрибковыми препаратами. Так что проверка совместимости лекарств лишней
точно не будет.
Кстати, если
про препарат написано всего ничего (такое тоже бывает), ничего страшного. Нужно
просто посмотреть действующее вещество препарата и ввести его название в строку
поиска. И уже после этого внимательно все прочитать.
С
фармакокинетикой у меня задача очень и очень простая – разобрать, что значат
мудреные слова, которыми пересыпан справочник. И давайте мы с вами сделаем это
на примере антибиотика «Супракс», который педиатры назначают каждому второму
ребенку, не считая каждого первого.
Итак, читаем:
При приеме внутрь биодоступность цефиксима составляет 40–50%
независимо от приема пищи, однако Cmax цефиксима
в сыворотке достигается на 0,8 ч быстрее при приеме препарата вместе с
пищей
При приеме препарата в форме капсул в дозе 200 мг Cmax в сыворотке достигается через
4 ч и составляет 2 мкг/мл, при приеме в дозе 400 мг —
3,5 мкг/мл. При приеме препарата в форме суспензии в дозе
200 мг Cmax в
сыворотке достигается через 4 ч и составляет 2,8 мкг/мл, при приеме в
дозе 400 мг — 4,4 мкг/мл. Связывание с белками плазмы, главным
образом с альбуминами, составляет 65%.
Переводим: биодоступность
– это % от дозы препарата, который после приема внутрь попадет в кровь и окажет
свое действие. То есть если вы примете 400 мг супракса, то в кровь всосется
только 160-200 мг и реально вы получите только эту дозу. Сmax – это максимальная концентрация
лекарства в крови. Если вы примете таблетку в 8 часов утра, то действовать она
начнет через 4 часа, то есть около полудня.
А вот
связывание с альбуминами – то есть белками плазмы – говорит о том, что даже
всосавшаяся часть лекарства – те самые 40% - работает не полностью. То, что
связано с белками, для нас с вами считайте что потеряно. То есть мы с вами
приняли 400 мг, всосалось 40% - то есть 160 мг, из них не связалось с белками
плазмы крови 35% - итого реально работают 56 мг супракса. Вот на них мы с вами
и можем рассчитывать.
Читаем
дальше.
Около 50% дозы выводится с мочой в неизмененном виде в течение
24 ч, около 10% дозы выводится с желчью. T1/2 зависит от дозы и составляет
3–4 ч.
Что это
значит? Что если инфекция в почках или мочевом пузыре, супракс для ее лечения
очень даже подойдет, вот только доза, которую получат почки, составит 50% от
всосавшихся в кровь 40% принятой дозы. То есть если пациент принял все те же
400 мг, в почки попадет 80 мг, и не больше, да и то в течение 24 часов от
приема. Т ½ - это период, за который из организма выводится половина принятой
дозы – то есть половина от тех самых изначальных 400 мг. Ага, самое время
принять новую таблетку, чтобы не уронить до нуля содержание антибиотика в
крови.
У пациентов с нарушениями функции почек при Cl креатинина
20–40 мл/мин T1/2 увеличивается
до 6,4 ч, при Cl креатинина
5–10 мл/мин — до 11,5 ч.
А вот это уже серьезно. Если с почками что-то не так,
супракс выводится медленнее, и чем хуже работают почки, тем быстрее препарат
накапливается в организме. Оно, может быть и хорошо при тяжелых инфекциях, но состояние
почек все же следует учитывать.
Так-то вот.
Как видите, в фармакокинетике нет ничего сложного –
принятая таблетка всасывается, разваливается на части и только малая ее часть
(как в нашем примере) реально работает на подавление инфекции.
Нам тут следует запомнить только два термина
Cmax – время, когда лекарство реально
начинает действовать
Т ½ - время, за которое нужно принять следующую
таблетку.
А вот что таблетка может натворить в организме, это
уже вопрос к следующей нашей главке, которая рассказывает о фармакодинамике.
четверг, 29 марта 2018 г.
Что изучает клиническая фармакология
Клиническая
фармакология – это квест. Или, если хотите, авантюрный роман, тревелог, о
приключениях таблетки (или свечки, или капель в нос – нужное впишете сами) в
организме. Что-то вроде «Туда и обратно» Толкиена, причем не менее интересное.
Особенно, если речь идет не о судьбе Средиземья, а о вашем собственном
здоровье.
Давайте
посмотрим, что, например, происходит с таблеткой после того, как вы ее
проглотите.
Итак, таблетка
попадает сначала в пищевод, затем в желудок. Кстати, а что происходит с ней
там? Желудок все-таки заполнен соляной кислотой, которая весьма эффективно
разрушает любые химические соединения – за счет чего, кстати, мы с вами и
усваиваем питательные вещества из пищи.
Вопрос: какой
процент лекарственного вещества разрушается соляной кислотой, а какой оказывается
в кишечнике?
Вопрос, между
прочим, очень серьезный. Так, например, известно, что антибиотик эритромицин
разрушается аж на 60-75%, причем продукты его распада могут изрядно раздражать
желудок. А вот антибиотик Рулид (между прочим из той же группы и с тем же почти
спектром воздействия на микробов) не разрушается в желудке почти никак. Как
результат – чтобы добиться точно такого же лечебного эффекта, нам с вами нужно
принимать
в три раза больше эритромицина, чем рулида.
Из желудка
лекарственное вещество может попасть разве что в кишечник, а вот оттуда – уже в
кровь. А куда оно попадает с кровью? Куда угодно? А вот и нет. Некоторые препараты,
например, ну никак не могут попасть в головной мозг (а значит, лечить
антибиотиками в таблетках гнойный менингит по меньшей мере бесполезно) а
некоторые – наоборот, попадают и в мозг тоже и наряду с тем эффектом, ради
которого их приняли – как например супрастин – вызывают еще и жуткую сонливость.
Наконец,
препарат встречается с тем органом или тканью, в которых и происходит что-то
такое неприятное, и оказывает свое действие. А кстати, за счет чего? Вопрос
тоже исключительно важный, потому что в ответе на него содержится и ответ на
то, подействует лекарство или нет, а если подействует, то как.
Кроме этого, через
кровь препарат попадает и в другие органы и ткани (ага, про Супрастин мы с вами
уже говорили) и оказывает свое действие и там тоже. Но поскольку другим органам
действие препарата ну совершенно не нужно (болеют-то ведь не они) то отвечают
эти самые органы на таблетку по-разному. Иногда эти эффекты (их называют
побочными) можно как-то использовать. Например, Донормил (аналог нашего
димедрола) давно уже применяется во Франции не как противоаллергическое, а как
снотворное средство. А перитол (тоже противоаллергический препарат) кроме всего
прочего, возбуждает аппетит, так что его иногда дают детям, если они
элементарно плохо едят.
А вот некоторые побочные эффекты сводят на нет не
только эффект от применения препарата, но и просто опасны для жизни. Эти
эффекты называют не побочными, а нежелательными, и при назначении препаратов
врачам приходится учитывать и это.
Наконец,
после долгих странствий по организму таблетка наконец выводится вон. А как она
выводится? С какой скоростью? (Скорость, кстати тоже важна – время выведения
половины принятой дозы – это время, через которое вам нужно будет принять новую
таблетку). И главное – каким путем происходит выведение?
Если вещество
никак не всасывается из кишечника (например, всем известный противогрибковый
препарат Нистатин) то здесь все понятно – через кишечник и выводится. А если препарат
всасывается в кровь, здесь уже возможны варианты. Антибиотик амоксициллин, например, выводится в
неизмененном виде через почки (а значит, его можно применять при инфекциях
мочевых путей). Но зато, если с почками что-то не так, нужно помнить об этом,
подбирая дозы препарата – иначе организм в скором времени превратится в аптечный
склад. С печенью, между прочим, происходит все то же самое – если то или иное
лекарство выводится через нее, нужно сначала хотя бы подумать, так ли она
хорошо работает…
Много
вопросов?
Очень много.
И как видите,
схема «по одной таблетке три раза в день» не так уж и правильна – как обувь
39-го размера для всех.
А чтобы не
попасть под эту схему, нужно читать инструкцию к каждому лекарству, причем те
разделы, которые никто не читает – потому, что скучно и непонятно.
Мы с вами как
раз и попытаемся сделать так, чтобы было понятно. А начнем с того, что
разберемся, какие науки изучают движение лекарства в организме.
Наук этих,
кстати, целых две. И называются он фармакокинетика и фармакодинамика.
Начнем пожалуй?
среда, 28 марта 2018 г.
Клиническая фармакология для всех. Предисловие.
Что делает
врач, когда он встречается с пациентом? Маленьким пациентом или большим – все равно.
Осматривает, ощупывает, выслушивает жалобы, назначает анализы. Все правильно. А
потом? А потом врач назначает лекарство. И вот тут начинается самое интересное.
Потому что вы
открываете интернет, и начинаете читать о назначенном лекарстве все, что вы там
найдете. Правда, в этой информации можно попросту утонуть – Гугл, например, только
что мне на запрос «Аугментин» (ну пусть будет аугментин) выдал 332 000 ответов.
Именно столько статей придется прочитать, чтобы ответить, в общем-то, на
простые вопросы:
- Поможет ли мне (моему ребенку) это лекарство?
- Есть ли у назначенного лекарства побочные эффекты?
- Что делать, если эти эффекты наступят?
- Часто ли это лекарство подделывают?
- Есть ли более дешевые аналоги?
Что будет,
если я не буду его принимать (не буду давать своему ребенку)?
Врач,
разумеется, ни на один из них не ответит – он уже принимает следующего пациента.
Или вообще ушел домой, не оставив вам никаких шансов получить эту информацию у
него. Так что есть вы, есть больной ребенок, которому нужны лекарства, и есть
332 000 результатов поиска.
А кстати,
доктор, который вам это лечение назначил, он все это читал?
Открою вам
страшный секрет: нет, не читал. Интеллектуальный багаж любого врача гораздо
скромнее. В случае с тем же аугментином багаж состоит из следующих статей:
- «Амоксициллин» (это одно из действующих веществ аугментина). Источник – справочник «Видаль» или Регистр Лекарственных средств России (сокращенно РЛС)
- «Клавулановая кислота» (это второе действующее вещество в составе аугментина). Источники те же.
- «Рациональная фармакотерапия заболеваний органов дыхания». Это может быть руководство для врачей, национальное руководство для врачей или чья-нибудь монография. Аугментин там всего лишь упоминается, правда, довольно часто. И хотя книжки с такими названиями, как правило, достаточно пухлые, одолеть их все-таки можно. Это вам не 332 000 статей.
- «Эффективность аугментина при (тут нужно вписать диагноз вашего ребенка) у детей». Это научные статьи в специальных журналах, каждая объемом в 2-3 страницы. Вполне возможно, что ваш врач прочитал три таких статьи, или даже четыре. Ему, доктору, этого вполне достаточно.
Что
удивительно, при всем при этом вашего врача ни в коем случае нельзя назвать
неучем. Почему?
Да потому,
что у него, вашего педиатра или участкового терапевта, есть алгоритм мышления,
который позволяет оценить всю эту гору материала и выбрать из него только то,
что для его работы реально полезно. Алгоритм этот называется «клиническая фармакология» и преподают его на пятом, предпоследнем курсе медицинского
института.
Что же это за
наука такая – клиническая фармакология?
Попробую вам
в двух словах рассказать. Только давайте сразу условимся. Никакая это не наука.
Это квест.
вторник, 31 октября 2017 г.
Тонзиллор: СПА-процедуры для миндалин
Аппарат «Тонзиллор»
- это такой прибор для промываний миндалин при хроническом тонзиллите.
ЛОР-врачи любят, глубокомысленно наморщив лоб, заявить пациенту примерно
следующее: «у вас хронический тонзиллит, вам нужен курс промываний миндалин
тонзиллором».
Началось это
в 90-е годы, когда в Бауманке, в лаборатории Лощилова был создан тот самый аппарат.
Создавали его не отоларингологи – создавали физики, имеющие, кстати, о том, что
же такое хронический тонзиллит, весьма смутное представление. Ну да, часто
болит горло, ну да, при этом промывают миндалины. На этом знания создателей
прибора о хроническом тонзиллите заканчивались.
Работает «Тонзиллор»
так: врач надевает на миндалину специальную чашечку, присоединенную к прибору.
Затем включается электроотсос, который миндалину в эту чашечки засасывает.
Затем в чашечку подается жидкость и включается ультразвук. Под воздействием
ультразвука жидкость вскипает, и пузырьки удаляют из раскрытых вакуумом лакун
миндалин те самые пробки, на которые жалуются больные хроническим тонзиллитом.
А еще говорят, что ультразвук эффективно обеззараживает поверхность миндалин,
что при тонзиллите, согласитесь, очень даже кстати.
Все это очень
хорошо, но… Но вот допустим, у меня, еженедельно появляются пациенты, которые
жалуются на тонзиллит, а при сборе анамнеза эти самые пациенты сообщают, что
да, проходили они курсы промываний миндалин на «Тонзиллоре», но это не помогло.
А еще ни одно
зарубежное руководство по оториноларингологии – хоть переведенное на русский
язык, хоть нет, ни о каком таком промывании миндалин при помощи вакуума и
ультразвука даже не упоминает. Нет блестящих отчетов о применении вакуума и
ультразвука и в периодических специализированных изданиях, если, конечно, не
считать российские.
Конечно –
скажут некоторые читатели – Бауманка – институт секретный, вон какая колючая
проволока по периметру натянута. Враг может и не знать, что там разработана такая
замечательная техника…
Если вы так
думаете, дальше можете не читать. А с теми, кто останется, мы как раз и
разберемся, что мешает такому замечательному аппарату вылечивать хронический
тонзиллит.
Первое.
Надеть чашечку аппарата на миндалину не всегда просто – при хроническом
тонзиллите миндалины или увеличиваются в размерах настолько, что становятся
нужны чашечки, которые попросту не помещаются в рот пациенту. Или же миндалина
вследствие частых ангин так подпаивается к своему ложу, что опять же плотно
надеть на нее чашечку становится невозможно.
Второе. При
хроническом тонзиллите большинство лакун миндалин запаяно рубцовой тканью, что
опять же делает невозможным качественное их промывание при помощи вакуума.
И наконец
третье. Ультразвук не обеззараживает миндалины. Так получилось. Увы.
Если
подводить итоги, то «Тонзиллор» идеально подходит для удаления пищевых пробок
(то есть остатков пищи) из здоровых миндалин. Но это, согласитесь, имеет такое
же отношение к лечению тонзиллита, как отбеливание зубов к лечению кариеса.
Ну а как
правильно-то лечить тонзиллит? – спросите вы. Я вас разочарую. Ответ будет
скучным
- Промывать миндалины при помощи шприца и канюли в условиях ЛОР-кабинета – чтобы врач тщательно промыл бы каждую лакуну, да еще и ввел бы в нее антисептик на гелевой основе. Ну или на худой конец, раствор Люголя на глицерине. Даже раствор Люголя остается в лакунах на сутки-двое и вполне способен уничтожить там практически любую флору – в том числе, кстати, и грибковую.
- Курсы антибиотиков при обострении тонзиллита (если конечно речь идет о стрептококковом тонзиллите – его нужно будет подтверждать при помощи лабораторных анализов, а не просто при помощи осмотра ЛОР-врача).
- Антибиотикопрофилактика весной и осенью (способ, как и два предыдущих, работает при подтвержденном лабораторно стрептококковом тонзиллите). Антибиотики – древние как мир ретарпен и бензилпенициллин – работают до сих пор. Это немного болезненно, зато здорово экономит не только здоровье, но и время.
- Лазерная абляция небных миндалин – очень действенный способ лечения, особенно если большинство лакун миндалин закрыты рубцовой тканью. Но ни промываний, ни курсов антибиотиков, ни уж тем более наблюдения врача этот способ никак не отменяет.
- И последний способ – если имели место ревматические атаки, перитонзиллярные абсцессы (тому, кто не знает, что это такое, рассказывать не буду, а тому, кто знает – и напоминать не хочу) или осложнения стрептококкового тонзиллита – это удаление миндалин. Увы.
четверг, 26 октября 2017 г.
БЕСПОЛЕЗНЫЕ ЛОР ОПЕРАЦИИ
Проблема бесполезных
лекарств не такая уж и серьезная. Если наряду с препаратом, который реально
лечит, вы применяете 2-3 ничего не содержащие пустышки, вредно это только для
кошелька. А вот если врач предлагает вам хирургическое вмешательство, которое
никак не поможет ни вам, ни вашему ребенку – здесь ситуация уже гораздо
серьезнее. Любая операция, даже удаление аденоидов, несет в себе риск, пусть
маленький, но это риск для здоровья и даже для жизни.
Чтобы вы
разбирались в этом и понимали, когда вам предлагают вмешательство, которое вам
действительно необходимо, а когда просто хотят на вас заработать, я приведу
список бесполезных – с точки зрения решения проблем со здоровьем –
хирургических вмешательств при лечении болезней уха, горла и носа.
БАЛЛОННАЯ
ДИЛАТАЦИЯ ЕСТЕСТВЕННОГО СОУСТЬЯ С ГАЙМОРОВОЙ ПАЗУХОЙ (БАЛЛОННАЯ СИНУСОПЛАСТИКА).
Что это. Суть
операции состоит в том, что врач вводит в соустье с гайморовой пазухой (это
проход из полости носа в пазуху) специальный баллон и раздувает его. Баллон
ломает края костной стенки вокруг соустья и соустье расширяется. Отныне у
пациента проход из носа в гайморову пазуху не узкий и извилистый, а прямой и
широкий.
Зачем это. На
консультации врач вам объяснит, что, если при хроническом гайморите создать
надежный отток гноя из гайморовой пазухи, гайморит со временем пройдет сам
собой.
На самом
деле. На самом деле международный протокол лечения хронического гайморита
предписывает регулярные промывания гайморовых пазух в домашних условиях (вы
правильно догадались, «из чайничка») и применение гормональных спреев нос. А
при обострении – повторные курсы антибиотиков. Так вот, баллонная дилатация
естественного соустья с гайморовой пазухой всего-навсего обеспечивает
беспроблемное промывание пазухи в период между обострениями хронического
гайморита, и больше ничего. Ни от повторных курсов антибиотиков, ни от необходимости
применения гормонов операция не спасает. Хуже того – с течением времени (срок
от 6 месяцев до 2 лет) естественное соустье с пазухой постепенно зарастает и
все возвращается на круги своя.
АДЕНОТОМИЯ
Зачем это.
Считалось (и считается) что удаление аденоидов у часто болеющего ребенка не
только восстанавливает дыхание через нос, но и способствует восстановлению слуха
и снижению частоты переносимых ребенком ОРВИ.
Как это
происходит. Удаление аденоидов (а часто заодно и небных миндалин) – любимая операция
всех ЛОР-врачей. Она быстрая, не требует особенных материальных затрат, а
пациентов, которые в ней нуждаются очень и очень много. До конца 1990-х годов
аденоиды удаляли в так называемых малых операционных под местной минимальной
анестезией или вовсе без таковой – вся операция длилась не более 5 минут.
Производилась она при помощи аденотома Бекмана, который был разработан и
представлен широкой публике в 1897 году.
С начала
2000-х годов удаление аденоидов в России стали проводить под контролем
эндоскопа под общим наркозом, а в качестве инструмента для удаления аденоидов
стали использовать так называемый шейвер. Это – гибрид, если так можно сказать,
бормашины и электрического хирургического отсасывателя. Инструмент сначала измельчает
ткань (в данном случае аденоидов) до бесструктурной массы, а потом отсасывает
ее. Говорят, что после удаления таким способом аденоидов они не вырастают
вновь. А еще говорят, что использование эндоскопа для контроля за ходом
операции позволяет избежать осложнений, которые время от времени возникали при
удалении аденоидов «старым способом».
На самом
деле. На самом деле увеличение аденоидов в большинстве случаев не причина
частых ОРВИ, а их следствие. В ответ на частые инфекции аденоиды активно вовлекаются
в процесс борьбы с инфекцией, что приводит к их отеку и как следствие –
увеличению в размерах. Оптимальный путь решения этой проблемы – не хирургическая
операция, а консервативное лечение, направленное на подавление воспаления на
аденоидах и снижение частоты респираторных инфекций, которые переносит ребенок.
Но даже по расценкам ОМС удаление аденоидов в современных условиях стоит около
50000 рублей, так что ни одна больница не упускает шанса заработать на такой
простой операции.
Сама операция
по-прежнему выполняется при помощи все того же аденотома, разработанного в
конце 19 века (а значит, пациент никак не застрахован от осложнений) а шейвером
хирурги лишь «дочищают» то, что остается в носоглотке после удаления аденоидов
традиционным способом. Оно и понятно – если всю операцию от начала до конца
проводить при помощи шейвера, она займет от 40 минут до часа. И весь этот час
ребенок будет находиться под наркозом.
ШУНТИРОВАНИЕ
БАРАБАННЫХ ПЕРЕПОНОК
Зачем это.
При длительном увеличении аденоидов у часто болеющего ребенка из-за перекрытия
евстахиевой трубы в полости среднего уха начинает скапливаться жидкость,
которая в норме должна бы свободно оттекать через ту самую евстахиеву трубу.
Жидкость эта, находясь в полости среднего уха снижает подвижность барабанной
перепонки, в результате чего у ребенка резко падает слух. Из-за того, что
жидкость эта с течением времени может загустевать, снижение слуха может стать
необратимым.
Что за операция.
Хирургическое вмешательство при скоплении жидкости за барабанной перепонкой
очень простое. Состоит оно в том, что врач делает небольшой надрез в барабанной
перепонке, откачивает жидкость, а затем, чтобы сохранить отток жидкости,
вставляет в проделанное им отверстие специальную трубочку – шунт, который потом
удаляют (или же он выходит самостоятельно) через три месяца.
Все это время
ребенок слышит гораздо лучше, но из-за стойкой перфорации в барабанной
перепонке ему нельзя мочить ухо – в противном случае вода попадает через шунт в
среднее ухо, вызывая воспаление или лабиринтную атаку (она выглядит как острый
приступ морской болезни с неукротимой рвотой и невозможностью удерживать тело в
вертикальном положении).
На самом
деле. Консервативное лечение аденоидов, о котором говорилось выше, примерно в половине
случаев приводит к освобождению. Устья евстахиевой трубы и восстановлению
самостоятельного оттока жидкости из среднего уха. Если этого не происходит, то
консервативные мероприятия (физиотерапия, продувание евстахиевых труб, которые
родители называют «пароход» и пневмомассаж барабанных перепонок) за очень
короткий срок приводят к полному восстановлению слуха у ребенка.
Подписаться на:
Сообщения (Atom)